Acidente Vascular Cerebral (AVC) constitui a segunda causa de morte no mundo e com altíssima morbidade com impacto nos cofres públicos. O conhecimento dos mecanismos de ação e fisiopatologia envolvidos no AVC é de crucial importância para promover condutas preventivas e desenvolver por sua vez alternativas terapêuticas de vanguarda que permitam o tratamento e controle eficaz.
Numerosos estudos publicados na literatura sugerem e confirmam os transtornos respiratórios do sono (TRS), especialmente a apneia do tipo obstrutivo como fator de risco na morbidade e mortalidade para eventos isquêmicos cerebrais e cardiogênicos.
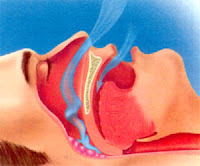
A apneia-hipopneia obstrutiva do sono (SAHOS) se define pela interrupção do fluxo de ar associado a um aumento do esforço respiratório por tempo superior a 10 segundos. A hipopneia é o subtipo da apneia obstrutiva que refere a uma redução de 50% do fluxo aéreo. Esta situação ocasiona queda da saturação de oxigênio e fragmentação do sono. As apneias se quantificam segundo a Academia Americana de Medicina do Sono (AAMS) em base ao índice de apneia/hipopneia por hora de sono (IAH). Considerando patológico, quando este índice tiver valores entre 6 a 15 (leve), entre 16 a 30 (moderado) e acima de 31 eventos por hora de sono como grave.
O diagnóstico definitivo e padrão-ouro se realiza mediante exame de polissonografia basal.
A etiologia da apneia do tipo obstrutivo está originada em alterações anatômicas das vias aéreas superiores (hipertrofia de úvula, amígdalas, depósito de gordura na região do pescoço, desvio de septo, etc.); alterações comportamentais (obesidade, sedentarismo, consumo de álcool, ingestão de drogas relaxantes, dormir em posição supina, etc); alterações sistêmicas ou endócrinas (reistência à insulina, resistência à leptina,etc) e alterações funcionais como flacidez das paredes da orofaringe, atividade atípica do genioglosso, postura cervical, etc).
A prevalência da apneia está entre 2 a 5% da população em geral. Calcula-se que mais de 20 milhões de brasileiros sofrem desta patologia e destes, 80% ainda não foram diagnosticados.
Mecanismos fisiopalológicos envolvidos na SAHOS e patologia cardio-cerebrovascular
SAHOS está associada a estimulação de diferentes respostas neurais, humorais, vasculares, inflamatórias e metabólicas, os quais desempenham um rol fundamental para o início da enfermidade cardio e cerebrovascular.
a) Mecanismos neurais
A hipoxemia (diminuição dos níveis de oxigênio no sangue) seguindo de hipercarpnia (aumento dos níveis de gás carbônico no sangue) estimulam os quimioterápicos centrais e periféricos produzindo um aumento da atividade simpática vasoconstritora. Este último se associa a um aumento da pressão arterial, especialmente ao término do evento da parada respiratória (apneia). As trocas hemodinâmicas ocorrem em forma simultânea com a hipoxemia, hipercarpnia e acidose. Fatos estes, que irão gerar severo estresse no sistema cardiovascular.
b) Mecanismos vasculares
A hipóxia intermitente e a reperfusão repetitiva que ocorrem durante a SAHOS se relaciona com a liberação de radicais livres, equivalente ao que se sucede nas injúrias por isquemia - reperfusão da parede vascular com aumento do risco de aterosclerose. A baixa de oxigênio no sangue constitui estímulo para a ativação de polimorfosnucleares que, por sua vez, se aderem ao endotélio dos vasos causando estresse oxidativo vascular. A liberação constante destas substâncias vasoativas vão causar danos a função endotelial e contribui para a manutenção da vasoconstrição, com liberação da endotelina, um potente vasoconstritor. O aumento dos níveis de endotelina durante a apneia vai ocasionar disfunção endotelial e vascular persistente com inibição da produção de óxido nítrico (substância vasodilatadora).
Os microdespertares durante a apneia vão constituir num paroxismo de hipertonia simpática, fragmentação do sono e consequente sonolência excessiva diurna. A privação do sono produz a liberação de citocinas, as quais inibem a síntese da enzima de óxido nítrico (vasodilatador). Consequentemente, maior dano endotelial por adesão leucocitária.
Sabe-se inclusive que pacientes com SAHOS podem sofrer de estados de hipercoagulação, pela excessiva ativação plaquetária.
c) Acidente vascular cerebral (AVC)
Michael Artz, do Centro de Medicina do Sono de Toronto - Canadá, publicou resultados do estudo longitudinal e prospectivo em 1475 pacientes, "The Wisconsin Sleep Cohort Study", com 12 anos de observação, e confirmou a associação dos transtornos respiratórias do sono (TRS) com prevalência do AVC, além de comprovar que esta associação é independente de outros fatores de risco como: obesidade, hipertensão arterial, arritmias cardíacas. Em suma a prevalência do AVC está diretamente ligado com a severidade dos eventos respiratórios, com índice de apneia-hipopneia por hora de sono igual ou superior a 20 (apneia moderada) e com alta probabilidade de apresentar o AVC dentro dos 4 anos seguintes.
Outros estudos reportam a frequência e severidade dos transtornos respiratórios similares tanto para AVCs como para crises isquêmicas transitórias.
Mecanismos fisiopatológicos implicados no aumento do risco de AVC em indivíduos com SAHOS
Os mecanismos ainda não são totalmente conhecidos e provavelmente são multifatoriais como:
a) A pressão negativa intratoráxica ocorrida durante a apneia obstrutiva do sono, gera diminuição do fluxo sanguíneo cerebral. Esta redução recorrente, principalmente em pacientes com estenose arterial intracraniana, pode ocasionar lesões isquêmicas em áreas limítrofes e em áreas de artérias terminais, comprovado pelo exame Eco Doppler transcraniano.
b) SAHOS pode acentuar outros fatores de risco que se associa ao AVC como hipertensão arterial, cardioparia coronária, estados de hipercoagulação com aumento da agregação plaquetária. Drager et al observaram em estudo sinais precoces de ateroscleose com diminuição do diâmetro dos vasos em pacientes com SAHOS. Depois de 4 meses de tratamento houve redução da grossura da capa íntima e média da artéria carórtida com redução inclusive dos marcadores inflamatórios: proteína C reativa e nível de catecolaminas.
TRATAMENTO
O tratamento é multiprofissional e compreende diferentes alternativas como: mudança de estilo de vida através da alteração de medidas comportamentais, principalmente redução do peso corporal e posição de dormir; utilização de aparelhos intra-orais; uso de CPAP (pressão positiva contínua de ar); cirurgias como adenotonsilectomia, maxilofaciais, bariátrica e outros.
Existem suficientes evidências que assinalam a SAHOS como fator de risco para AVC, patologia potencialmente fatal ou incapacitante. Identificar e tratar precocemente a apneia do tipo obstrutiva pode constituir-se em estratégia terapêutica crucial para a redução da morbi-mortalidade associada aos acidentes vasculares, cerebrais e enfermidades cardíacas.
Há necessidade por instaurar urgentemente políticas de saúde preventiva como principal ferramenta de trabalho em campanhas de esclarecimento a população geral, que permitirá em futuro próximo a manutenção, controle e redução do alto risco de vida destes indivíduos.
Em caso da necessidade de referências bibliográficas, entrar em contato com:
Dra. Dilana Oppitz Kochenborger - CRO 4816
dilana@sonoclean.com.br
Fones (51) 3024 4429 - Porto Alegre - RS (Av. Independência 1211 conj 210)
(54) 3331 5207 - Carazinho - RS ( Rua Ernesto Alves, 252)